Infection persistante à Borrelia chez des patients présentant des symptômes de la maladie de Lyme.
Healthcare 2018, 6(2), 33; doi:10.3390/healthcare6020033
Marianne J. Middelveen 1, Eva Sapi 2, Jennie Burke 3, Katherine R. Filush 2, Agustin Franco 4, Melissa C. Fesler 5 and Raphael B. Stricker 5,
Résumé:
Introduction: la maladie Lyme est une maladie controversée parmi les fournisseurs médicaux et les chercheurs. Un des sujets clés de débat est l’existence d’infection persistante de spirochetes (Borrelia burgdorferi)chez les patients qui ont été traités avec les doses recommandées d’antibiotiques et qui pourtant restent symptomatiques. L’infection spirochétale persistante malgré l’antibiothérapie a récemment été démontrée chez des primates non-humains. Nous apportons la preuve de l’infection borrélienne persistante malgré l’antibiothérapie chez des patients présentant toujours les symptômes de la maladie Lyme .
Méthodes: Dans cette étude pilote, différents liquides et tissus d’un groupe de 12 patients choisis aléatoirement ont été mis en culture ; ces patients avaient des symptômes persistants, soit ils étaient sous antibiothérapie soit ils avaient été traités avec des antibiotiques.
Les cultures ont été réalisées sur un groupe de dix sujets de contrôle non atteints de la maladie Lyme. Les cultures ont été confirmées de manière aveugle par contrôle microscopique, immunomarquage et par PCR dans quatre laboratoires indépendants.
Résultats : des spirochètes mobiles ont été identifiés comme des Borrelia, ils ont été détectés dans des spécimens de culture et ces spirochetes ont été génétiquement identifiés comme Borrelia burgdorferi par trois types de PCR . Les spirochetes identifiéss :des Borrelia burgdorferi, étaient cultivés à partir de sang de 7 sujets, de sécrétions génitales de 10 sujets et d’une lésion de peau d’1 sujet. Les cultures de sujets de contrôle non atteints de la maladie de Lyme étaient négatives pour Borrelia avec ces mêmes méthodes.
Conclusions: en utilisant différentes méthodes de détection , nous avons montré que les patients avec des symptômes de maladie de Lyme persistants peuvent avoir une infection spirochétale en cours malgré le traitement antibiotique, ce qui corrobore les conclusions des études faites chez les primates non-humains.
Le traitement optimal pour la maladie de Lyme reste donc à déterminer.
La polémique :
Un des points de vue affirme que les spirochètes persistent malgré l’antibiothérapie. Ce qui a été démontré chez des chevaux, des rongeurs,des chiens et récemment chez des primates non humains. Différentes techniques ont mis en évidence des Borrelia burgdorferi persistantes, intactes et métaboliquement actives.
Le point de vue opposé dit que les symptômes persistants sont dûs à des débris de borrélies san infection active.
Un grand nombre d’études en Europe et aux USA ont apporté la preuve de la persitance d’ADN borrélien ou d’antigènes alors que très peu d’études ont démontré en culture la viabilité des borrélies, la plus grande preuve d’une infection persistante chez des malades atteints de Lyme chronique.
Méthodes :
Tous les sujets testés sont des adultes originaires d’Amérique du nord. Ils ont été diagnostiqués malades de Lyme soit cliniquement soit sérologiquement, en traitement antibiotique ou traités antérieurement.
Pour éviter les contaminations, les cultures ont été réalisées dans des conditions aseptiques très strictes. Le milieu utilisé était le BSK (Barbour-Stoner-Kelly )
Les prélèvements effectués sont :
- du sang veineux, coagulé puis centrifugé à basse vitesse, le sérum surnageant prélevé avec un peu de sang.
- de la peau grattée avec un scalpel
- des sécrétions vaginales
- le sperme a été collecté dans une fiole stérile, puis transféré dans le milieu
Des tubes de 8 ml ont été inoculés et remplis afin de minimiser le volume d’air, réalisant ainsi un environnement microaérobie et incubés à 32 °C. Le milieu de culture a été examiné au microscope à fond noir à la recherche de spirochètes chaque semaine et pendant 4 semaines. Les cultures ont été concentrées en centrifugeant le liquide à 15.000 g pendant 20 minutes, le surnageant rejeté. Le culot a été resuspendu dans 50 µL de solution saline à 0.85 % , lavé et centrifugé à nouveau. Le culot lavé a été mélangé avec de la gélatine et fixé avec du formol pour être coloré.
Les spirochètes ont été colorés au nitrate d’argent ou mis en évidence par immunomarquage.
Les PCRont été réalisées dans différents laboratoires :University of New Haven,Australian Biologics,University California Irvine.
Résultats.
Les dossiers des 12 sujets d’étude sont renseignés comme suit : symptômes persistants, caractéristiques cliniques. Tous les sujets avaient reçu un traitement antibiotique de 2-4 semaines selon les recommandations des directives approuvées par les Centres de prévention et de contrôle des maladies (CDC). Six patients prenaient des antibiotiques au moment de d’étude.Les EM sont notés, les IgM et IgG détectés pour chaque patient.
La réactivité IgM persistante a été trouvée chez plusieurs patients, comme décrit dans d’autres études .
Ci -dessous 4 cas sur les 12 étudiés.
Cas 1 : femme de 50 ans canadienne, ne se souvenant plus d’avoir eu un érythème migrans. Elle a développé une fatigue extrême, des douleurs à la locomotion ainsi que des lésions cutanées ulcéreuses. Le sujet était séronégatif pour les anticorps anti-Bb sauf deux bandes IgM indéterminées montrant la réactivité au 41-kDa et les protéines 93-kDA et une bande IgG faiblement positive montrant la réactivité à la protéine 41-kDa. Sa ML a été diagnostiquée cliniquement et traitée avec des antibiotiques. Le sujet avait cessé le traitement antibiotique trois semaines avant la collecte des échantillons, mais avait continué avec un traitement naturopathique.
Cas 2 :une femme Caucasienne (Canada, Colombie britannique) de 54 ans active extérieurement pour ses loisirs. Souvenir d’un EM plusieurs années auparavant, n’a pas reçu de traitement. Elle a développé des douleurs articulaires et musculaires significatives, des maux de tête, une fatigue importante, des lésions de peau et une perte de mémoire.Elle a été initialement testée négative pour la maladie Lyme. Elle a été diagnostiquée cliniquement au Canada et aux USA. Les tests sérologiques pour Babesia et Bartonella étaient également positifs. Elle présentait des lésions ulcératives sur son visage et son torse. Elle a été traitée pendant quelques années avec des combinaisons d’antibiotiques.
Cas 3 : homme Caucasien de 63 ans actif à l’ extérieur dans des zones endémiques pour la maladie Lyme, y compris l’Europe, le Canada Occidental et les USA (le Connecticut et Rhode Island). Il se rappelle avoir été piqué, mais ne se souvient pas d’une éruption cutanée.Il a développé les douleurs à la locomotion et une fatigue extrême. Il était séropositif pour les anticorps anti-Bb et l’ADN Bb a été détecté dans son sérum par PCR . Il a été testé sérologiquement positif pour Babesia et Anaplasma phagocytophylum.Il a été traité avec de nombreux antibiotiques. Il est toujours en cours de traitement antibiotique( doxycycline)et ses symptômes musculosquelettiques n’ont pas disparu.
Cas 9 : femme Caucasienne de 71 ans vivant dans l’Ontario. Elle avait 40 ans quand elle est tombée malade en 1986 avec des symptômes pseudo-grippaux sévères,de la fatigue, des douleurs pelviennes sévères, une vision floue,des douleurs costales et des sueurs nocturnes. Elle ne se rappelle ni de morsure ni d’ éruption cutanée. Elle a consulté six médecins différents sur une période de quatre ans avant d’être traitée pendant six semaines avec de la doxycycline ;ses symptômes se sont transitoirement améliorés. Elle a été cliniquement été diagnostiquée malade de Lyme en 1990 par un médecin de l’Ontario, son test d’ELISA était « négatif ». Au cours des 20 dernières années le sujet a été traité par intermittence ;d’autres symptômes se sont développés comme des douleurs musculaires, des douleurs articulaires, de la vessie et les douleurs uréthrales, des perturbations du sommeil et une baisse des fonctions cognitives. Elle a connu des réactions Jarisch-Herxheimer multiples sous traitement répété de doxycycline . Deux enfants du sujet ont été traités pour la maladie Lyme congénitale entre 1990 et 2004 et sont asymptomatiques aujourd’hui. En mai 2011, le sujet a été testé par un laboratoire CLIA-approuvé aux USA et s’est révélé positif pour la maladie Lyme.
Cas 10 : homme Caucasien de 72 ans vivant dans l’Ontario, partenaire du Cas 9. Il avait 41 ans au début des symptômes en 1986 avec des douleurs musculaire pseudo-grippales, des douleurs articulaires et une fatigue intense. Il ne s’est pas rappelé de morsure ou d’EM. Il avait consulté 12 docteurs différents sur une période de quatre ans avant d’obtenir un diagnostic confirmé de maladie Lyme. Il avait développé des symptômes arthritiques sévères, des symptômes neurologiques significatifs incluant une encéphalopathie et une démence avec des lésions de substance blanche hyperintenses à l’IRM. Ses traitements antibiotiques sur plus de 20 ans incluent: tetracycline, amoxicilline, doxycycline, clarithromycine, ceftriaxone en intraveineuse et pénicilline en intramusculaire . Les antibiotiques le soulageaient de beaucoup de symptômes, mais il n’était jamais complètement sans symptômes. Il avait des réactions Jarisch-Herxheimer multiples quand il prenait de nouveaux antibiotiques. Le test sérologique à deux niveaux exécuté au Canada l’ a donné négatif , mais son sang a été envoyé à un laboratoire CLIA- aux États-Unis et a été trouvé positif pour la maladie Lyme.
Résultas :
Cas 1 : spirochetes visibles après coloration argentique de Dieterle et avec des AC anti-Bb (immunomarquage). La culture de sang a été réalisée et a montré des corps sphériques en microscopie / fond noir.
Cas 2 : le sang a été mis en culture et des corps sphériques ont été trouvés dans le liquide surnageant au microscope à fond noir. Immunomarquage à l’ Anti-Bb positif. La culture du liquide vaginal a montré des spirochetes et des biofilms au microscope à fond noir. Les spécimens de peau n’ont pas été testés .
Cas 3:le sang a été mis en culture et le surnageant a montré la présence de corps sphériques et quelques spirochètes au microscope à fond noir. Coloration de Dieterle et immunomarquage positifs. Idem pour le liquide séminal.
Cas 9 : Le surnageant du milieu de culture (prélèvement vaginal) a montré des spirochetes dont un très mobile, au microscope à fond noir. Coloration et immunomarquage positifs.
Cas 10 : liquide séminal avec spirochètes au microscope à fond noir. Coloration et immunomarquage positifs.
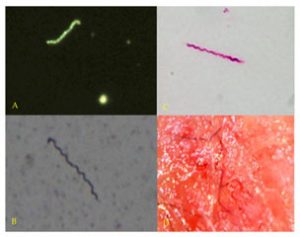
Figure 1.
(A) microscopie /fond noir de culture de sang montrant un spirochète et de petites sphères. Agrandissement 400 ×.
(B) Coloration argentique de Dieterle de liquide de culture du Cas 10 : spirochètes Agrandissement 1000 ×.
(C) Borrelia immunomarquée (surnageant de culture du Cas 9 ). Agrandissement 1000 ×.
(D) Filaments dermiques typiques de patient présentant des Morgellons au niveau de la peau.Agrandissement 100 ×.
Discussion.
Dans cette étude pilote, nous avons montré la présence de Borrelia vivantes obtenues en culture chez 12 sujets traités aux antibiotiques avec des symptômes persistants, montrant ainsi que des spirochetes viables peuvent être trouvés chez des patients atteints de ML malgré l’antibiothérapie. La moitié de ces sujets prenait des antibiotiques au moment de l’étude. Les cultures ont montré des formes en spirale de Borrelia et des corps sphériques, comme décrit dans d’autres publications. Nous avons démontré la présence de Borrelia dans des cultures de ces patients en utilisant la microscopie, l’ immunomarquage et des techniques PCR et ce chez 10 patients/12.
Les cultures de sang, de sperme et de sécrétions vaginales étaient positives pour Bb par la microscopie,l’immunomarquage et la PCR chez six patients testés par quatre laboratoires différents.
Les témoins étaient tous négatifs avec ces techniques.
L’infection Borrelia persistante peut résulter en partie de la grande diversité des tissus et de liquides qui soutiennent la croissance spirochetale.Les tissus susceptibles d’être infectés par Borrelia incluent les fibroblastes, la peau, le liquide synovial, les ligaments, le tissu cardiaque, les cellules gliales, les neurones, les cellules endotheliales, le tissu lymphoïde, le tissu hépatique. La nature pleotropique de l’infection à Borrelia peut permettre au spirochete d’éluder le système immunitaire de hôte et les antibiotiques.
Le rôle des corps sphériques et des biofilms dans l’infection Borrelia persistante est controversé . Les symptômes de maladie Lyme en cours peuvent résulter de spirochetes cachés dans les biofilms ou réchappant des kystes de corps ronds ou de formes L , de Borrelia intracellulaires ou de Borrelia séquestrées dans des sites privilégiés où les antibiotiques n’atteignent pas le niveau thérapeutique suffisant. Indépendamment du mécanisme par lequel Borrelia persiste dans les tissus, l’infection Borrelia persistante exige le traitement et les options sont à présent limitées et controversées . La controverse est alimentée par le désaccord sur la viabilité du spirochetes, comme décrit ci-dessous.
Bien qu’il y ait la preuve après traitement que Borrelia persiste chez des animaux et des humains, quelques chercheurs affirment que des antigènes de Borrelia et l’ADN détecté dans des études sont simplement « des débris » de spirochètes.
Wormser a émis une hypothèse « d’ambre » comme explication possible des symptômes persistants : l’arthrite de Lyme persistante est causée par des spirochetes non viables empêtrés dans des articulations ou dans des dépôts de fibrine ou des matrices de collagène.
Bockenstedt a proposé que l’inflammation observée chez des souris après traitement antibiotique serait causée par l’ADN de Borrelia et « des débris » spirochétaux non contagieux.
Au contraire, ceux qui soutiennent l’idée que l’infection active est responsable de la persistance des symptômes de la ML proposent qu’il y ait des mécanismes protecteurs divers fournissant aux spirochètes la résistance ou la tolérance aux antibiotiques, y compris l’invasion intracellulaire et la formation de paroi cellulaire des formes L déficientes, des kystes ronds, des biofilms et des cellules persistantes. En outre « l’ambre » et les hypothèses « de débris » de persistance de symptôme sont difficiles à admettre parce que l’ADN de Borrelia est rapidement détruit après traitement antibiotique rapide et l’ADN de spirochetes non viables est éliminé des tissus de la souris après plusieurs heures. La présente étude confirme la présence de Borrelia vivantes chez les patients qui avaient été traités avec des antibiotiques pour une maladie Lyme persistante.
Des études récentes se sont penchées sur la « persistance des cellules » et sur « des cellules dormantes » du type spirochète. Le concept explique que les organismes qui sont tolérants aux antibiotiques peuvent déréguler leurs besoins métaboliques via « une réponse minimale » pour survivre en milieu hostile et réapparaître quand l’environnement devient plus favorable. Un mécanisme semblable d’infection persistante a été décrit chez E. coli, Mycobacteria et Salmonella. La survie de spirochetes dans des sites privilégiés expliquerait nos découvertes de Borrelia viables chez des patients traités aux antibiotiques une fois que les antibiotiques sont arrêtés et dans des conditions de culture optimales. Les facteurs qui influencent la viabilité « de cellules persitantes » et « de cellules dormantes » chez des patients avec symptômes persistants mérite des études approfondies.
Trois de nos sujets d’étude avaient une affection cutanée controversée généralement appelée la maladie des Morgellons. La caractéristique distinctive de cette affection cutanée est la présence de filaments blancs, noirs, ou vivement colorés qui se trouvent sous ou sont incorporés dans les lésions de peau. Quelques médecins généralistes considèrent faussement que la maladie des Morgellons pourrait être un désordre purement fantasque.Cette maladie semble être une manifestation filamenteuse associée à la dermatite. Les patients montrent les mêmes symptômes que ceux de maladie Lyme comme la fatigue, la douleur articulaire et la neuropathie On a montré que l’affection cutanée était associée à l’infection par Borrelia. Des spirochetes de l’espèce de Borrelia ont été détectés dans des spécimens de peaux de patients atteints de la maladie des morgellons. Nous avons obtenu des cultures positives pour 3 patients sur 4 atteints de cette affection.
Le mécanisme d’évolution des filaments n’a pas été résolu, mais comme le collagène et des filaments de kératine résultent de la prolifération des kératinocytes et des fibroblastes dans le tissu épithélial humain, nous pensons que l’infection à Borrelia modifie la kératine et dérégule le gène du collagène. Les bactéries Borrelia peuvent envahir les fibroblastes et les kératinocytes où ils se cachent et se reproduisent intracellulairement . Comme indiqué par des études in vitro, les spirochetes peuvent être isolés des kératinocytes et des monocouches de fibroblastes malgré le traitement par des antibiotiques . L’infection réfractaire persistante chez des patients de la maladie des Morgellons peut donc résulter en partie de la séquestration de Borrelia vivantes dans des kératinocytes et des fibroblastes.
Des Borrelia ont été détectées dans des sécrétions vaginales et séminales . Nous avons cultivé les spirochetes provenant de sécrétions génitales de dix de nos sujets d’étude qui avaient pris ou prenaient encore des antibiotiques. Bb est un organisme complexe qui est voisin de l’agent de syphilis et peut donc avoir des capacités infectieuses semblables. Comme décrit ci-dessus, les spirochetes pénètrent dans les tissus, peuvent former des structures kystiques et des formes L, se cachent dans des biofilms, deviennent intracellulaires et s’isolent dans des sites privilégiés (le cerveau, l’oeil et synovie). Ces capacités hautement spécialisées de Borrelia suggèrent que la sphère génitale puisse héberger l’infection. Le vagin et les vésicules séminales sont des sites privilégiés et cela peut expliquer pourquoi les Borrelia peuvent persister dans la sphère génitale malgré la thérapie antimicrobienne de manière similaire à la syphilis, ou à l’infection à chlamydia, VIH, Ebola ou virus Zika.
Conclusions
En résumé, dans cette étude pilote nous avons démontré l’infection persistante malgré l’antibiothérapie chez 12 patients d’Amérqiue du Nord présentant les symptômes de la ML. Les cultures étaient positives chez tous les 12 patients , indiquant que le spirochete Borrelia se reproduisait et donc était vivant. Le spirochete a été génétiquement identifié comme Bb en mode aveugle. PCR et le séquençage de gènes ont été réalisés dans trois laboratoires différents. A l’opposé,les cultures de sujets de contrôle non malades de Lyme étaient négatives pour Borrelia. Nos découvertes fournissent la preuve évidente que l’infection persistante plutôt que « des débris » spirochetaux, était responsable des symptômes en cours dans ces cas de maladie Lyme, elles reflètent en miroir les résultats des observations récentes chez un primate non-humain, modèle de Lyme traité.
http://www.mdpi.com/2227-9032/6/2/33/htm
Traduction Chantal Baumert 02/05/2018